Diagnostik
Anamnese
- Bei typischer Klinik – Dysurie und Pollakisurie ohne Ausfluss/vaginale Irritationen – ist ein akuter unkomplizierter HWI bei einer Frau sehr wahrscheinlich (> 90 %)
- Die Behandlung kann bei einer erstmaligen unkomplizierten HWI ausschliesslich anhand der Anamnese erfolgen. Bei Rezidiv sind eine Urinkultur und eine erreger- und resistenzgerechte Therapie indiziert
- Zusätzliche Symptome wie vaginale Irritationen oder Ausfluss reduzieren die Wahrscheinlichkeit eines HWI
- Fieber, Schüttelfrost, Flanken-/Rückenschmerzen und/oder Nausea/Erbrechen lenken den Verdacht auf einen aufsteigenden Infekt
- Bildgebende Untersuchung auf Abflusshindernis indiziert, je nach Allgemeinzustand und Vitalparameter, parenterale Antibiotika-Therapie in der Praxis initiieren und/oder Hospitalisation erwägen
- Bei älteren (geriatrischen) Patientinnen und Patienten: Typische HWI-Symptome sind nicht immer klar zu erkennen. Unspezifische Beschwerden sind unklares Fieber bei Bauchschmerzen, Kontinenzprobleme oder Nykturie
Urin-Streifentest
- Indikation: Immer bei unklarer Differentialdiagnose, aber auch routinemässiger Einsatz bei Verdacht auf HWI möglich
- Ein negativer Urin-Streifentest schliesst bei typischer Klinik eine Infektion nicht aus, lenkt den Verdacht jedoch eher auf spezifische Erreger wie Chlamydien
- Liegen HWI-Symptome und ein positiver Streifentest vor, kann bei erstmaligem HWI auf eine weitere Diagnostik verzichtet werden – ausser bei Hinweisen auf eine komplizierte oder aufsteigende HWI!
Urinkultur
- Ist bei erstmaligem „typischem“ HWI bei Frauen nicht zwingend, bei Rezidiven jedoch immer notwendig
Indikation
In folgenden Situationen sollte immer eine Urinkultur (+ Antibiogramm) angelegt werden
- Rezidivierende HWI
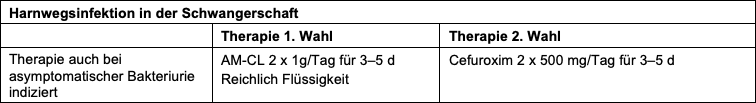
- HWI in der Schwangerschaft
- Pyelonephritis
- Komplizierte HWI
- HWI bei Männern
- HWI nach vorheriger anderweitiger Antibiotikatherapie (in den zurückliegenden Wochen)
- Bei uncharakteristischen Symptomen oder Symptompersistenz
Bewertung
- Positive Urinkultur: ≥ 105 Keime/ml bei asymptomatischer Patientin bzw. ≥ 102 Keime/ml bei symptomatischer Patientin und 103 Keimen/ml bei symptomatischem Patienten
- Bei negativer Urinkultur und Leukozyturie sollen u. a. Urethritis, chronische Prostatitis, Kolpitis und urogenitale TB ausgeschlossen werden
Urinstatus/Urinsediment
- Ist bei typischer Klinik nicht unbedingt erforderlich
- Fehlender Nachweis von Leukozyten (< 10 Leukozyten pro Gesichtsfeld) schliesst eine HWI praktisch aus
Sonographie der Harnwege
- Bei V. a. funktionelle oder anatomische Veränderungen, Urolithiasis, Pyelonephritis oder bei häufigen Rezidiven
Hämatogramm und CRP
Bei V. a. Pyelonephritis, V. a. komplizierte HWI oder V. a. Urosepsis
- Anamnese: Akuter Krankheitsbeginn (Fieber, Unwohlsein), oftmals Prostata-Biopsie in den letzten 1–2 Wochen
- Klinische Untersuchung inkl. Abdomen, urogenital, Prostata (Palpation der Prostata erlaubt; aber keine Prostata-Massage bei Verdacht auf akute Prostatitis); schmerzhafte Prostata bei rektaler Untersuchung
- Mittelstrahl-Urin: Pyurie auf dem Teststreifen/Sediment
- Urin-Kultur und Blutkultur abnehmen: Urinkultur gilt als positiv, wenn ≥ 10 Kolonien/ml mit einem uropathogenen Erreger; vereinbar mit einer Infektion, wenn ≥ 10 Kolonien/ml mit einem uropathogenen Errerger oder ≥ 10 Kolonien/ml von ≥ 2 uropathogenen Erregern. Für Patienten mit externen Kathetern: positiv bewertet, wenn ≥ 10 Kolonien/ml (auch wenn aus einem neu eingesetzten Katheter entnommen)
- Screening auf sexuell übertragene Infektionen: Gonorrhö und Chlamydien bei Risikopatienten
- Ultraschall (oder Bladder-Scan) bei Patienten mit schweren obstruktiven Symptomen, Blasenentleerungsstörungen, oder Klinik einer Harnretention
- Transrektaler Ultraschall oder CT bei fehlendem Therapieansprechen
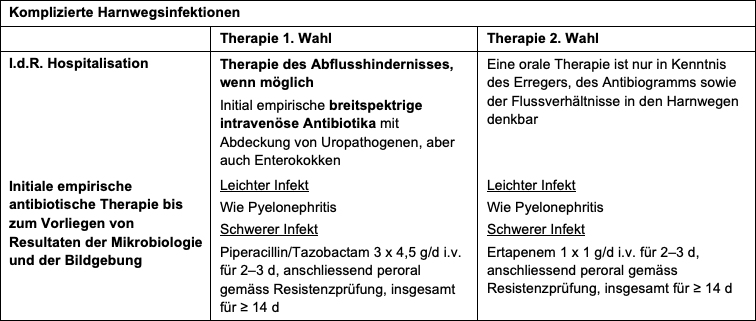
Krankheitsbilder und Therapie
Definition
- ≥ 105 Kolonien von einem oder mehreren uropathogenen Keim/ml; mit oder ohne Pyurie (≥ 10 Leukozyten/mm3)
Therapie
- Ein Screening wird nur empfohlen bei Schwangeren mit Risikofaktoren wie Diabetes mellitus, Immunsuppression, funktionelle und strukturelle Pathologien der Harnwege, St. n. Pyelonephritis, St. n. Frühgeburt oder Spätabort
- Eine asymptomatische Bakteriurie soll ansonsten weder gesucht noch behandelt werden, auch nicht bei älteren Frauen, Männern, Personen mit Diabetes mellitus, Personen mit Dauerkatheter oder bei St. n. Nierentransplantation
Symptomatische Therapie
- Zurückhaltung mit Antibiotikagabe
- Viel Flüssigkeit zur Prävention von Rezidiven
- Bei Patienten ohne Pyelonephritis in der Vorgeschichte und kurzer Symptomdauer (< 5 Tage) kann zunächst symptomatisch behandelt werden
Antibiotika
1. Wahl
- Nitrofurantoin (z. B. Furadantin®) 2 x 100 mg/d für 5 d. Hinweis: Orangefärbung des Urins.
Nitrofurantoin sollte nur bei normaler Nierenfunktion (Kreatinin-Clearance-Werte von > 60 ml/min) verabreicht werden - Fosfomycin (Monuril®) in Einmaldosis (1 x 3 g). Fosfomycin muss nüchtern eingenommen werden, 2 h nach oder 2 h vor der Mahlzeit oder bevorzugt am Abend nach Leeren der Blase
Hinweis: Nicht geeignet für Pyelonephritis und bei Schwangeren und Stillenden
2. Wahl
- Cotrimoxazol = TMP-SMX (z. B. Bactrim forte®) 2 x 1 Tbl./d für 3 Tage. Längere Therapiedauer ohne Zusatznutzen, aber mit erhöhter NW-Rate (z. B. Allergie)
Anmerkung: In Regionen mit E. coli-Resistenzraten > 20 % oder wenn die Patientin in den letzten 3 Monaten bereits TMP-SMX für die Behandlung einer Zystitis eingenommen hat, ist die Substanz nicht die 1. Wahl (–> www.anresis.ch)!
Nicht empfohlen
- Betalaktame, Chinolone
Frührezidiv (innert 14 Tagen nach AB-Therapie)
- Anlegen einer Urinkultur und danach gezielter Antibiotikumwechsel oder Antibiotikumwechsel nach Asservieren des Urins und allenfalls spätere Kultur und Resistenz (Urin in Vacutainer kann für max. 2 Tage aufbewahrt werden)
Neuinfektion (nach > 14 Tagen)
- Wie Erstinfektion behandeln, ev. Wechsel auf ein anderes Erstwahlantibiotikum (der frühere Einsatz von Antibiotika, v. a. Cotrimoxazol, kann die Resistenzrate erhöhen).
Hinweis: Liegen keine prädisponierenden Faktoren vor, kann die Behandlung auch nach einer Selbstdiagnose erfolgen (drei-feldrige infektspezifische Comubur®-Streifentests)
Kontrolluntersuchungen
- Nach einer akuten Zystitis ist in i. d. R. keine Nachkontrolle erforderlich. Dies gilt auch für Frauen mit gelegentlichen Reinfekten. Ausnahme ist die Schwangerschaft, dort werden Nachkontrollen mittels Urinkultur 1 Woche nach Therapieende empfohlen
- Eine Urinkultur ist obligat
- In der Schwangerschaft besteht bei symptomatischer und asymptomatischer Bakteriurie ein erhöhtes Risiko für eine Pyelonephritis und für Schwangerschaftskomplikationen
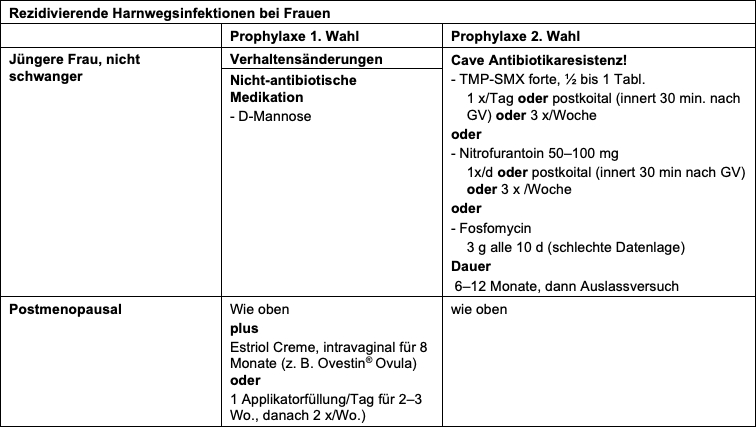
Definition
- 3 oder mehr Infektionen/Jahr oder ≥ 2 Infektionen in den letzten 6 Monate
Therapie
- Anlegen einer Urinkultur und danach gezielter resistenzgerechter Antibiotikumwechsel bzw. Therapiebeginn nach Abnahme einer Urinkultur
Prophylaxe
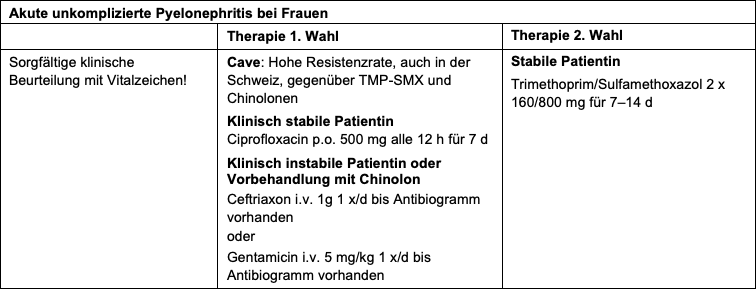
- Immer antibiotische Therapie
- Beachte: Eine komplizierte Pyelonephritis mit hohem Fieber, Schmerzen, Schwäche, Erbrechen, Dehydrierung und Unmöglichkeit einer oralen Therapie/Rehydrierung soll stationär behandelt werden. Ebenso eine Pyelonephritis in der Schwangerschaft (i.v.-Therapie notwendig)!
- Bei Männern ohne neurogene Blasenstörung mit Dysurie/Pollakisurie, ohne Anhaltspunkte für eine Infektion ausserhalb der Blase, ohne Fieber und ohne anamnestische oder klinische Risikofaktoren kann von einem unkomplizierten HWI ausgegangen werden
Urethritis
- Suche nach sexuell übertragbaren Infektionen –> siehe mediX GL Infektiologie, mediX GL Sexuell übertragbare Krankheiten
Akute (unkomplizierte) Harnwegsinfektion ohne Hinweise auf Prostatitis oder Pyelonephritis
1. Wahl
- TMP-SMX forte 2 x 1/d für 7 d bei afebrilen Patienten, 14 d bei febrilen Patienten
2. Wahl
- Ciprofloxacin 2 x 500 mg/d, für 7 d bei afebrilen Patienten, 14 d bei febrilen Patienten
oder
- Nitrofurantoin 2 x 100 mg/d für 7 d (off-label, eher für wenig kranke Patienten geeignet)
Akute Harnwegsinfektion mit möglicher Beteiligung der Prostata
1. Wahl
- TMP-SMX forte 2 x 1/d
- Für 2–3 Wochen bei V. a. akute Prostatitis
- 4 (–6) Wochen bei V. a. chronische bakterielle Prostatitis
2. Wahl
- Ciprofloxacin 2 x 500 mg/d p.o. für 2–3 Wochen
Unkomplizierte Pyelonephritis
1. Wahl
Stabiler Patient
- Ciprofloxacin p.o. 500 mg alle 12 h für 7 d
Instabiler Patient oder Vorbehandlung mit Chinolon
- Ceftriaxon i.v. 1g 1 x/d bis Antibiogramm vorhanden oder Gentamicin i.v. 5 mg/kg 1 x/d bis Antibiogramm vorhanden
2. Wahl
Stabiler Patient
- Trimethoprim/Sulfamethoxazol 2 x 160/800 mg für 7–14 d
Akute (bakterielle) Prostatitis
Schwer kranker Patient
- I. d.R. i.v. Therapie, stationär
- Beginn mit empirischer Therapie (Co-Amoxi i.v. plus Gentamycin i.v.) bis Kulturresultat da ist
oder
- Piperacillin-Tazobactam 3 x 4,5 g/d ggfls. Carbapenem bei V. a. ESBL (extended-spectrum Betalaktamase-bildenden E. coli)
Klinisch stabiler Patient
1. Wahl
- Wenn möglich Chinolone als empirische Therapie meiden, solange Mikrobiologie nicht vorliegt
- Ceftriaxon i.v. 1 x 2 g/d bis Mikrobiologie vorliegt
2. Wahl
- Ciprofloxacin 2 x 500 mg/d p.o. für 2–3 Wochen
- Immer Kultur anlegen (bei einem nicht gefährlichen HWI kann der Urin auch für eine später notwendige Kultur und Resistenzprüfung asserviert werden)