Guideline
Pädiatrische Notfälle
Zuletzt revidiert: 04/2025 Letzte Änderung: 04/2025
- Guideline Kurzversion
- Allergische Reaktionen und anaphylaktischer Schock
- Reanimation Kinder
- Erweiterte Massnahmen zur Reanimation von Kindern
- Akuter Asthmaanfall
- Hypoglykämie
- Pädiatrie Telefonate mit Eltern
- Pädiatrie Allergie (Heuschnupfen)-Medikamente
- Pädiatrie Antbiotikadosierung
- Pädiatrie Reiseapotheke für Kinder
- Jextpen, Anleitung
- Epipen, Anleitung
- Pädiatrie Dosierliste Fiebermedikamente für Kinder
- Ambulant erworbene Pneumonie (CAP) – Abklärungsalgorithmus
- Pädiatrie Dosierschema Ondansetron/Zofran für Kinder
Aktualisierung 04/2025
- Die Guideline wurde vollständig durchgesehen und auf Aktualität geprüft
- Neu aufgenommen wurden folgende Kapitel
- Pneumonie (Kap. 2.4)
- Verbrennungen und Verbrühungen (Kap. 9)
- Zungen- und Zahnverletzungen (Kap.10)
- Frakturen/Orthopädische Notfälle (Kap. 12).
1. Erste Beurteilung im Notfall (2, 4)
Zur ersten Einschätzung des Kindes bei einem Notfall bietet das Pädiatrische Beurteilungsdreieck eine praktische Orientierung
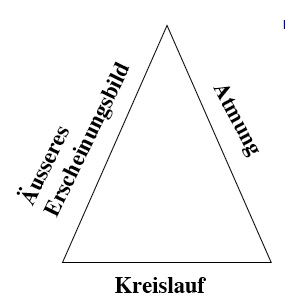
- Äusseres Erscheinungsbild
Muskeltonus, Bewusstsein (Fokussieren, Sprechen, Weinen), Allgemeinzustand (trinkt das Kind?, bewegt sich das Kind?, spielt das Kind?, redet und/oder weint das Kind?)
- Atmung
Atemgeräusche (Stridor, Giemen, Stöhnen, Husten?), Atmungsarbeit (Einziehungen, Nasenflügeln?) Tachypnoe/Dyspnoe
- Kreislauf
Herzfrequenz/Pulse, Haut…
Zum Weiterlesen ist ein kostenloses Login erforderlich
Registrieren Sie sich und erhalten Sie erweiterten Zugang zu den praxisbezogenen mediX-Guidelines.
Ich bin bereits registriert: Anmelden
Zurück zur Seite «Wissen für Fachpersonen»
